Трансплантация легких
Трансплантация лёгких — хирургическая операция, заключающаяся в полной или частичной замене пораженных болезнью легких одного человека (реципиент) здоровыми легкими, взятыми у другого человека (донор). Трансплантация легких, в настоящее время, является единственным радикальным методом лечения некоторых хронических заболеваний легких. Несмотря на сложность операции и необходимость постоянного приема иммуноподавляющих лекарств после нее, эта операция позволяет значительно увеличить продолжительность и улучшить качество жизни пациентов с терминальным поражением легких.
2024. В Японии впервые в мире провели одновременную пересадку легких и печени от живых доноров

В Университетском госпитале Киото (Япония) произвели первую в мире одновременную трансплантацию легких и печени от живых доноров. Пациентом, которому пересадили органы, стал мальчик, которому еще не исполнилось 10 лет. У ребенка был врожденный дискератоз – генетическая болезнь, сопровождающаяся аномалиями развития кожи, поражением слизистых, недостаточностью костного мозга, склонностью к злокачественным образованиям. Университетская больница Киото пересадила ему от родителей части легких, а от дедушки часть печени. Раньше в мире делали подобные вмешательства только от мертвых доноров. Спустя два с половиной месяца после трансплантации мальчик смог ходить без кислородного баллона. Еще через месяц — его выписали из больницы для последующего восстановления.
2019. Российские врачи впервые успешно пересадили легкие и печень ребенку
Российские врачи первыми в мире провели успешную трансплантацию печени и легких больному муковисцидозом ребенку. Девятилетний ребенок, поступивший в институт имени Шумакова, с трудом передвигался по палате и не мог дышать без постоянного притока кислорода. Кроме того, болезнь трансформировала его печень, начался цирроз. В операции участвовали несколько команд хирургов, и она продлилась 16 часов.
2018. OCS LUNG - аппарат, сохраняющий легкие для трансплантации
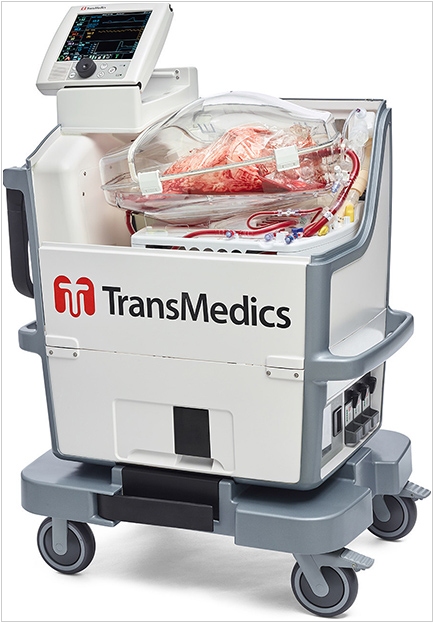
Обычно для пересадки легких донор и реципиент должны оказаться в нужное время в нужном месте (в одной локации). Иногда решаются на трунспортировку органа в холодильной камере. Но эту транспортировку необходимо провести в течении нескольких часов и риск отмирания тканей - очень возрастает. Датская компания TransMedics создала (и уже получила сертификацию американской FDA) систему для транспортировки легких - Organ Care System (OCS) LUNG. Аппарат обеспечивает практически естественные условия для жизни органа, включая температуру, влажность, вентиляцию. Таким образом, легкие можно успеть транспортировать и предоставить хирургу (и реципиенту) в значительно более живом состоянии. В течении клинических испытаний почти 1000 пациентам были успешно пересажены одно или два легких.
2014. Появился аппарат для тестирования и модификации легких перед трансплантацией
Одна из главных проблем с трансплантацией - в том, что у врачей есть всего лишь пара часов с момента появления донорского органа до его пересадки реципиенту. Причем орган все это время должен храниться в замороженном состоянии. Естественно, что ни о каких особых исследованиях органа (подойдет он или нет) - речи быть не может. Поэтому пересаженные органы часто отторгаются организмом. Но, возможно, скоро эту проблему удастся решить. Шведская компания XVIVO Perfusion получила американскую сертификацию на свой аппарат для поддержания жизни легких перед их трансплантацией, который не только позволяет на 4 часа продлить срок их жизни вне организма, но и дает врачам возможность провести тестирование и даже терапию органа до его пересадки. Фактически, этот аппарат работает, как искусственный организм, снабжающий легкие кровью и кислородом.
2014. Американские врачи вырастили искусственные легкие
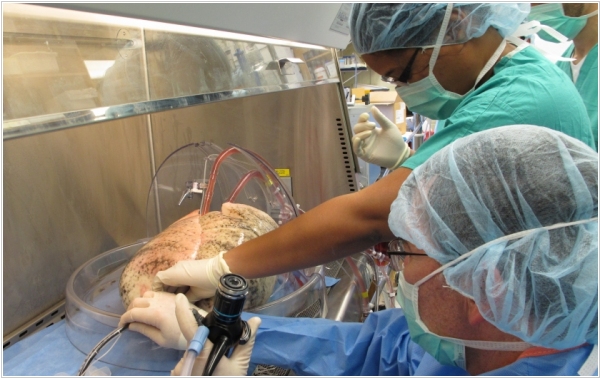
Недавно мы рассказывали о том, что американские ученые из Колумбийского университета смогли воссоздать легочную ткань из стволовых клеток. А вот их коллегам из Техасского университета уже удалось вырастить в лаборатории целые ЖИВЫЕ легкие. Правда, для этого им потребовались два (трупных) донора. Из первых донорских легких были удалены все клетки – от них остался только каркас из эластина и коллагена. В этот каркас были помещены здоровые клетки, взятые из вторых легких. В течение четырех недель каркас с клетками находился в стеклянном резервуаре с питательным раствором. За это время клетки заполнили весь каркас, образовав в результате новые живые легкие. Пока врачи не собираются имплантировать эти легкие человеку. Сначала попробуют на свиньях. Говорят, что выращивание искусственных легких для трансплантации станет возможным через 10 лет.
2013. В США создали легочную ткань из стволовых клеток

При некоторых заболеваниях необходима пересадка (трансплантация) легких. И как и с трансплантацией других органов - при этом возникает большая проблема с поиском совместимого донора. В России до сих пор проведено всего лишь несколько операций по пересадке легких, но даже если у нас наладят эффективный поиск доноров, как в западных странах, все равно лишь не многие кандидаты на трансплантацию легких доживут до своей операции. Но на горизонте уже есть надежда. Американские ученые из Колумбийского университета смогли воссоздать легочную ткань из плюрипотентных стволовых клеток. В результате был получен набор из альвеолоцитов и клеток эпителия воздушных путей. Потенциально эта технология поможет выращивать легкие для пересадки в лаборатории или лечить тяжелейшие патологии легких. ***
2013. В Беларуси выполнили сложнейшую операцию по пересадке фрагмента легкого
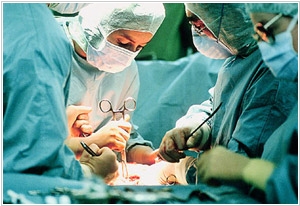
Белорусские хирурги отделения торакальной хирургии и трансплантации легких при 9-й городской клинической больнице вторыми в мире выполнили сложнейшую операцию - аутотрансплантацию базальных сегментов нижней доли легкого. Первая подобная операция была проведена в Японии. У 68-летнего пациента, которому потребовалась эта операция, в левом легком была выявлена опухоль. Обычно в таких случаях производится пневмонэктомия (удаляется весь пораженный орган), но в данной ситуации это было невозможно, т.к. в правом легком тоже выявили но из-за образования в правом легком. Пораженный орган извлекли из грудной клетки, удалили его верхнюю долю и сегмент нижней доли, а из оставшейся здоровой части сформировали новое легкое, но меньшего размера и имплантировали в плевральную полость. Все эти сложнейшие манипуляции проводили девять сотрудников центра почти шесть часов. Не меньше специалистов потребовалось для реабилитации пациента. Сейчас пациент идет на поправку и готовится к выписке. ***
2013. В Беларуси планируют выполнять 20 пересадок легких в год
Интересный факт: Беларусь занимает первое место среди стран СНГ по количеству трансплантаций органов. И это не потому что у беларусов больше больных, которым требуется пересадка. А потому что уровень медицины в этой сфере там лучше. В 2012 году в Беларуси выполнено 274 операции по пересадке органов. В настоящее время в стране проводится 29 трансплантаций на 1 млн. населения. Для сравнения: в России - 9,1, в Украине - 2,2. Однако, о трансплантации легких в Беларуси мы пока ничего не слышали (скорее всего подобных операций в стране пока не выполнялось). Хотя в России уже выполнено несколько таких операций. Но Беларусь стремится выйти в лидеры и по этому показателю. Отделение торакальной хирургии и трансплантации легких в 9-й городской клинической больнице Минска, которое открылось 2 месяца назад, планирует проводить 20 трансплантаций легкого в год. ***
2012. В России проведена трансплантация легких при муковисцидозе
Хирурги НИИ Склифосовского впервые в России пересадили легкие больной с диагнозом "муковисцидоз", от которого раньше искали спасения только за границей за большие деньги. Муковисцидоз - это генетическое заболевание, передающееся от родителей к детям. Если сказать по-простому, то это когда все слизи в организме гуще, чем у обычного человека. Поражает болезнь оба легких сразу, что значительно осложняет пересадку. Ведь при пересадке, когда удаляют одно легкое, второе должно работать и обеспечивать организм кислородом. Некоторые этапы операции проводились с помощью аппарата "искусственные легкие". Операция длилась более шести часов. 24-летняя пациентка ждала появления донорских легких полтора года, прикованная к постели. Два с половиной года перед операцией она дышала с помощью аппарата - кислородного концентратора. После трансплантации уже прошло три месяца, и врачи говорят, что это показательный период, который позволяет оценить успех проведенной пересадки. Конечно, девушке теперь придется всю жизнь пить иммуноподавляющие препараты, но теперь она сможет жить и дышать без всяких аппаратов.
2011. В России научились одновременно пересаживать сердце и легкие
В июле этого года российские хирурги сделали первую успешную операцию по пересадке легких. А теперь в стране провели первую операцию по одновременной пересадке сердца и легких. Такая операция потребовалась пациентке со смертельно опасным заболеванием - легочной гипертензией. При этой болезни человеку трудно вдыхать воздух из-за повышенного давления в легких, а из-за отсутствия кислорода сердце не справляется с нагрузкой и постепенно выходит из строя. Трансплантацию органов провели в московском НИИ трансплантологии имени Шумакова. Впервые в отечественной практике пациентке одновременно пересадили сердце и легкие. Уникальная операция длилась три часа. И месяц это держалось в тайне. Медики хотели удостовериться в том, что донорские органы приживутся. Сегодня пациентку выписывают. А тем временем, НИИ закрепил успех первой операции по пересадке сердца и легких. 26 октября здесь была сделана еще одна трансплантация сердечно-дыхательного комплекса. Сообщается, что пациентка сейчас находится в реанимации, но достаточно быстро восстанавливается. ***
2011. В России проведена первая операция по пересадке легких без участия западных хирургов
В московском НИИ скорой помощи имени Склифосовского провели первую в России операцию по пересадке легких без участия западных врачей. До этого в нашей стране было выполнено только 2 подобных операции французским профессором Жильбером Масаром. В этот раз операцией руководил директор института Склифосовского - Анзор Хубутия. Операция длилась более 12 часов, и в ней участвовали 8 хирургов. С тех пор прошло более месяца, но только сегодня врачи заявили, что она была успешной и состояние пациентки стабильное. Согласно регистру Международного общества трансплантации легких и сердца, в мире ежегодно выполняется до 3 тыс. операций по трансплантации легких (преимущественно в США и Франции). При этом 5-летняя выживаемость пациентов, перенесших пересадку, превышает 50%, а медиана выживаемости составляет 5,4 года. В данный момент в трансплантации легких нуждаются около 4 тыс. россиян, однако из-за неорганизованной системы поиска доноров и сохранения донорских органов, пока пересадку легких легче сделать за границей.
2010. Трансплантация легких в России: миссия выполнима?
При некоторых тяжелых заболеваниях легких (таких как эмфизема легких или муковисцидоз) единственным вариантом является их трансплантация. Ежегодно, в России появляются сотни пациентов, которые нуждаются в этой операции, но чтобы получить ее - лучше сразу ехать за рубеж. Первая успешная операция по трансплантации легких в России была выполнена в Санкт-Петербурге более 4 лет назад. И только теперь (в Краснодарской краевой клинической больнице №1) выполнили вторую. Причем, опять не сами, а при помощи французского профессора Жилбера Массара, который проводил и первую операцию по пересадке легких в России. В то же время, например в США ежегодно проводится около 3 тысяч подобных операций. В чем же дело? Конечно, трансплантация легких является очень сложной операцией, но проблема отнюдь не в том, что у нас нет высококвалифицированных хирургов. ***
2010. Органы на чипе ускорят разработку лекарств
Как известно, прежде чем начать клинические испытания новых лекарств, фармацевтические компании проводят их тестирование на животных. Это довольно дорого, долго, вызывает протесты "зеленых", а главное, только приблизительно дает понять, какая будет реакция человеческого организма (который отличается от организма животных). Но, возможно, скоро испытывать новые лекарства будут на искусственных (или даже виртуальных) моделях человеческого организма. Первый шаг в этом направлении - создание "органов на чипе" в американском институте Wyss Institute при Гарварде. Они уже создали "легкое на чипе" - миниатюрный прибор, в который помещаются клетки человеческого легкого, которые омываются с одной стороны каналом крови, а с другой стороны каналом воздуха. Добавьте к этому еще два вакуумных канала, имитирующих дыхание, и получается модель поверхности легкого, на котором можно тестировать лекарства.
2006. В России успешно проведена первая трансплантация легких
Врачи второй городской больницы Петербурга (впервые в России) произвели успешную операцию по пересадке легких. Пациентка – 53-хлетняя москвичка Наталья Смирнова - страдала эмфиземой с практически полным разрушением легочной ткани. Из-за болезни женщина не могла самостоятельно дышать, и была прикована к аппарату искусственного дыхания. В общем, врачи приняли решение о проведении трансплантации легких. На ожидание подходящего донорского органа ушло несколько месяцев, но и это можно назвать счастливым совпадением для нашей страны, где нет организованной системе поиска доноров легких. Операция продолжалась четыре часа. В ее проведении участвовали лучшие питерские, московские и французские специалисты, в том числе главный хирург Петербурга Петр Яблонский и профессор Жильбер Масар из Франции. ***