Трансплантация (пересадка) органов. Новые технологии
Обновлено: 27.05.2025
27.05.25. Врачи впервые пересадили мочевой пузырь человеку

Хирурги медицинского центра Рональда Рейгана при Калифорнийском университете в Лос-Анджелесе успешно провели первую в мире пересадку мочевого пузыря человеку. 41-летний пациент до этого 7 лет жил с мочевым пузырем размером с грецкий орех (из-за редкой формы рака мочевого пузыря его орган практически полностью удалили). Попытки пересадить мочевой пузырь от донора долго считались невозможными. Орган расположен глубоко между костями таза, куда сложно добраться хирургическими инструментами, и окружен сложной сетью сосудов. Его извлечение требует ювелирной точности, чтобы сохранить кровоснабжение для последующей трансплантации. Донорский мочевой пузырь для Ларрайнсара подобрали через организацию OneLegacy — крупнейший в США центр по заготовке органов.
2021. Стартап eGenesis хочет выращивать печень и почки для трансплантации в свинках
Стартап eGenesis Bio хочет раз и навсегда решить проблему дефицита донорских органов, и у них это уже почти получилось. При помощи технологии генной инженерии CRISPR они редактируют ДНК в яйцеклетке свинки так, чтоб в ней выросла человеческая печень или почки. Затем эту яйцеклетку помещают в матку свиньи и ждут, когда родится свинка-донор. Из нее уже можно получать органы. Стартап смог избавить такие органы от 25 свиных эндогенных вирусов, который прячутся в ДНК и могут вызвать проблемы в организме человека. Осталась последняя проблема - отторжение таких органов человеческой иммунной системой. И, интересно, что для решения этой проблемы разработчики eGenesis учатся у раковых клеток, как они встраиваются в организм и обманывают иммунную систему. Стартап получил $256млн инвестиций, а значит надежда на решение этой проблемы - есть.
2017. ИИ определяет идеальную пару для пересадки печени
В госпитале Austin Health (Мельбурн, Австралия) создали систему, основанную на машинном обучении, которая подбирает идеального реципиента для пересадки печени от появившегося донора. Разработчики вдохновились сайтами знакомств, где вы регистрируетесь, заполняете анкету, и вам тут же подбирают несколько подходящих кандидатур. Так и в Austin Health - при появлении нового донора система тут же подбирает наиболее подходящих реципиентов из списка ожидания, основываясь на возрасте, размерах тела, группе крови и десятках других параметров. Говорят, что таким образом удалось снизить уровень отторжения органов с 32% до 16%.
2015. Ученые нашли способ безопасно замораживать ткани и органы

Возможность безопасной заморозки и консервации живой ткани очень важна для медицины. Ведь на данный момент кровь для переливания может храниться всего пару недель, а орган для пересадки - лишь несколько часов. Чтобы продлить эти сроки, нужно заморозить живую ткань до температуры ниже нуля. Но проблема в том, что при этом вода в клетках превращается в лед, расширяется и разрывает клетку. Некоторое время назад ученые придумали специальные криоконсерванты, которые препятствуют образованию льда, но они были токсичны и при разморозке в живых оставалось лишь 10% клеток. На днях группа разработчиков из Университета Орегона заявила, что им удалось повысить процент выживших клеток до 80%, а в перспективе возможно довести это число до 99%. Путем экспериментов они нашли оптимальную формулу раствора глицерина и ряда минеральных солей, который оказался наименее токсичен для живых клеток.
2014. В Швеции трансплантацию матки поставили на поток
Матка не является жизненно важным органом, поэтому до недавних пор предпринимались единичные попытки ее трансплантации. Однако, для женщин, родившихся без матки или лишившихся его из-за рака и желающих иметь детей - трансплантация открывает новые возможности. В больнице при университете Сальгренска (Швеция) уже давно работали над этой задачей и в начале сентября на свет появился первый ребенок, выношенный матерью после трансплантации донорской матки. А на днях - таким же образом родился уже третий малыш. С точки зрения поиска совместимого донора трансплантация матки чуть проще, чем других органов. С большой вероятностью может найтись родственный донор, уже вышедший из детородного возраста. Однако, врачи предупреждают, что даже в такой ситуации может понадобиться прием иммуносупрессивных препаратов, которые могут привести к осложнению беременности.
2014. Появился аппарат для тестирования и модификации легких перед трансплантацией
Одна из главных проблем с трансплантацией - в том, что у врачей есть всего лишь пара часов с момента появления донорского органа до его пересадки реципиенту. Причем орган все это время должен храниться в замороженном состоянии. Естественно, что ни о каких особых исследованиях органа (подойдет он или нет) - речи быть не может. Поэтому пересаженные органы часто отторгаются организмом. Но, возможно, скоро эту проблему удастся решить. Шведская компания XVIVO Perfusion получила американскую сертификацию на свой аппарат для поддержания жизни легких перед их трансплантацией, который не только позволяет на 4 часа продлить срок их жизни вне организма, но и дает врачам возможность провести тестирование и даже терапию органа до его пересадки. Фактически, этот аппарат работает, как искусственный организм, снабжающий легкие кровью и кислородом.
2014. Новая технология заморозки позволит хранить печень для трансплантации в 3 раза дольше
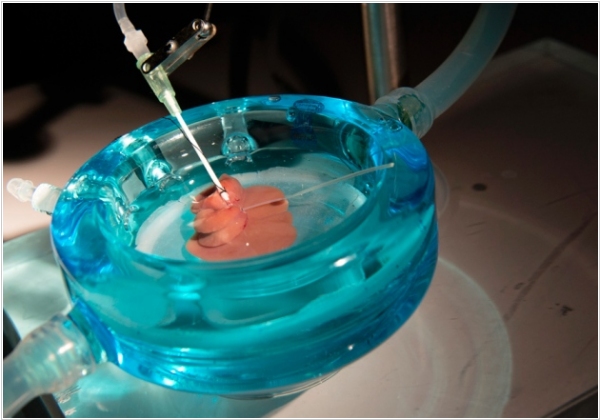
Пересадить печень можно только в течении 12 часов после смерти донора. Это большая проблема. Если научиться замораживать печень, чтобы она хранилась в 3 раза дольше - можно спасти в 10 раз больше жизней. Команда разработчиков из Госпиталя Массачусетса разработала новую технологию Super-cooling (супер-заморозки), которая позволяет в 3 раза увеличить срок автономной жизни органа (по крайней мере это испытано на печени мыши). Ученые помещали печень в специальный контейнер и омывали потоком из кислорода и раствора глюкозы, которая защищает клетки от образования льда. При этом температура печени достигала -6 градусов.
2014. Почему Испания - мировой лидер по трансплантации органов
Испания стоит на первом месте по числу трансплантации органов в Европе и мире уже 22-й год подряд. За 2013 год в Испании было проведено 4 279 операций по пересадке органов. Такого результата удалось достичь благодаря созданию в 1989 году сети координаторов по трансплантации во всех больницах, которые выявляли потенциальных доноров в отделениях интенсивной терапии, и работали как единая система. Координационные команды руководили всеми этапами трансплантации, включая хранение органов в банках. Эта программа оказалась успешной; поэтому списки ожидания в Испании резко сократились. Уровень донорства органов в Испании – самый высокий в Евросоюзе: более 35 доноров на 1 миллион жителей, при среднеевропейском 19 человек на 1 миллион. Конечно, в первую очередь донорские органы достаются местным жителям, но вместе с тем, Испания стала привлекательным местом лечения для иностранных пациентов, которые не могут дождаться донорских органов в своей стране.
2013. Печень для трансплантации поддерживают живой при помощи протеза организма
Как обычно поддерживают жизнь донорских органов для их трансплантации? Просто кладут их в лед, чтобы замедлить метаболизм. Таким образом можно сохранить орган в течении нескольких часов. Но что если поместить такой орган внутрь искусственного организма, где он будет продолжать функционировать в своем привычном режиме? Английская фирма OrganOx построила аппарат для поддержания жизни донорской печени. Это такой протез человеческого организма, в котором к печени подсоединяют искусственные кровеносные сосуды и качают через них кровь, насыщенную кислородом. Пока с помощью этого аппарата удается сохранить печень в течении 10 часов, но разработчики говорят, что могут достичь планки в 24 часа. По их данным, ежегодно 2000 трансплантантов печени погибает из-за неправильного (замороженного) хранения.
2013. В Беларуси планируют выполнять 20 пересадок легких в год
Интересный факт: Беларусь занимает первое место среди стран СНГ по количеству трансплантаций органов. И это не потому что у беларусов больше больных, которым требуется пересадка. А потому что уровень медицины в этой сфере там лучше. В 2012 году в Беларуси выполнено 274 операции по пересадке органов. В настоящее время в стране проводится 29 трансплантаций на 1 млн. населения. Для сравнения: в России - 9,1, в Украине - 2,2. Однако, о трансплантации легких в Беларуси мы пока ничего не слышали (скорее всего подобных операций в стране пока не выполнялось). Хотя в России уже выполнено несколько таких операций. Но Беларусь стремится выйти в лидеры и по этому показателю. Отделение торакальной хирургии и трансплантации легких в 9-й городской клинической больнице Минска, которое открылось 2 месяца назад, планирует проводить 20 трансплантаций легкого в год. ***
2012. Стартап Arigos Biomedical хочет научиться замораживать органы у лягушки

Охлажденные органы для трансплантации, после извлечения из тела донора могут прожить до 48 часов: печень – 4–16 часов, ***
2011. В России проведена первая операция по пересадке легких без участия западных хирургов
В московском НИИ скорой помощи имени Склифосовского провели первую в России операцию по пересадке легких без участия западных врачей. До этого в нашей стране было выполнено только 2 подобных операции французским профессором Жильбером Масаром. В этот раз операцией руководил директор института Склифосовского - Анзор Хубутия. Операция длилась более 12 часов, и в ней участвовали 8 хирургов. С тех пор прошло более месяца, но только сегодня врачи заявили, что она была успешной и состояние пациентки стабильное. Согласно регистру Международного общества трансплантации легких и сердца, в мире ежегодно выполняется до 3 тыс. операций по трансплантации легких (преимущественно в США и Франции). При этом 5-летняя выживаемость пациентов, перенесших пересадку, превышает 50%, а медиана выживаемости составляет 5,4 года. В данный момент в трансплантации легких нуждаются около 4 тыс. россиян, однако из-за неорганизованной системы поиска доноров и сохранения донорских органов, пока пересадку легких легче сделать за границей.
2009. Как клонируют человеческие органы
Клонирование органов и тканей для трансплантации (воссоздание органов и тканей в лаборатории) - это одно из самых многообещающих направлений в медицине. И многие достижения этой технологии родились в стенах Американского института регенеративной медицины Wake Forest Institute. На видео - впечатляющая презентация директора этого института, Энтони Аталы. Он начал свое выступление с того, что каждые 30 секунд в мире умирает пациент, которого можно было бы спасти с помощью замены органа или ткани. Пересаживать органы научились еще 55 лет назад, но с тех пор никакого особого прогресса в этом направлении нет. Основная проблема (с которой медики пока ничего не могут поделать) - дефицит донорских органов. Вот было бы здорово, если б органы для трансплантации можно было выращивать за несколько недель в лаборатории. Как это делают в институте Wake Forest? ***