Современные методы лечения муковисцидоза - обзор
Обновлено: 21.02.2026
Новые технологии лечения муковисцидоза включают генотерапию, адресную доставку лекарств с помощью наночастиц, трансплантацию легких.
21.02.26. Разработана универсальная генная терапия муковисцидоза

Муковисцидоз вызван мутацией в одном гене CFTR, однако у него может быть более 1700 различных вариантов. Ученые из Калифорнийского университета под руководством доктора Стивена Джонаса разработали универсальное лечение для исправления любых мутаций за один раз. Для этого они использовали генную терапию на основе липидных наночастиц в качестве невирусной системы доставки. Частицы были сконструированы так, чтобы одновременно доставлять три компонента редактирования: механизм CRISPR для разрезания ДНК в целевом участке, молекулы для нацеливания на правильный геномный участок и ДНК-шаблон, кодирующий полную функциональную копию гена CFTR. Эксперименты на культуре клеток человека показали успешную доставку правильного варианта CFTR в 3-4% клеток. Однако также такое небольшое количество изменений привело к восстановлению от 88% до 100% нормальной функции CFTR во всей популяции клеток. Полученные результаты могут изменить подходы в лечении муковисцидоза в будущем и предлагают надежду для 10% пациентов, которые не получают пользу от стандартного лечения из-за особенностей генетики.
2022. Стартап Sionna Therapeutics надеется вылечить муковисцидоз

Стартап Sionna Therapeutics надеется создать препарат-блокбастер для лечения тяжелой болезни легких - муковисцидоза. И похоже, что инвесторы верят в проект - со старта вложили в него $150 млн. Команда стартапа считает, что ей удалось создать молекулу, которая полностью восстановит функцию белка регулятора трансмембранной проводимости муковисцидоза (NBD1), являющегося основной причиной заболевания. На сегодняшний день рынком препаратов от муковисцидоза заправляет компания Vertex Pharmaceuticals, которая выпускает половину всех одобренных препаратов от этой болезни. Но в Sionna Therapeutics говорят, что существующие методы лечения лишь частично восстанавливают функцию белка NBD1.
2021. Улучшенный CRISPR позволит безопасно исправлять ДНК для лечения муковисцидоза

Муковисцидоз считается одним из наиболее распространенных генетических заболеваний в мире, поэтому, потенциально, технология генного редактирования CRISPR может помочь решить эту проблему. Группа исследователей из Нидерландов использовала редактирование Prime - улучшенную и более безопасную версию CRISPR, который встраивает необходимый фрагмент в ДНК без повреждений где-либо еще. Эксперименты на стволовых клетках человека показали, что лечение исправляет мутации и возвращает клетки к здоровому состоянию. «Мы надеемся, что в будущем это позволит излечивать и предотвращать генетические заболевания у человека. Наша работа — большой шаг к клиническому использованию технологии», — заключил автор работы Маартен Гертс.
2020. Стартап Felix Biotechnology хочет заменить антибиотики программируемыми вирусами
Существующие антибиотики становятся все менее эффективны против микробов-мутантов. Американский биотех-стартап Felix Biotechnology считает, что нашел способ сдержать распространение резистентных бактериальных инфекций — это вирусы. Ключевая технология, разработанная его основателями, позволяет направлять вирусы в определенные места бактерий. Это не только убивает патогены, но и останавливает их способность развиваться и становиться еще более устойчивыми. Стартап планирует в первую очередь разработать терапию бактериальных инфекций для тех, кто страдает от муковисцидоза, поскольку этим больным требуется почти постоянно принимать антибиотики, чтобы справиться с легочной инфекцией. Felix уже успешно провел небольшое предварительное испытание своей методики на группе из десяти человек. Основатели утверждают, что их подход быстрее и дешевле, чем разработка традиционных антибиотиков, и уже работает на людях.
2019. Лекарство от муковисцидоза Trikafta названо прорывом года
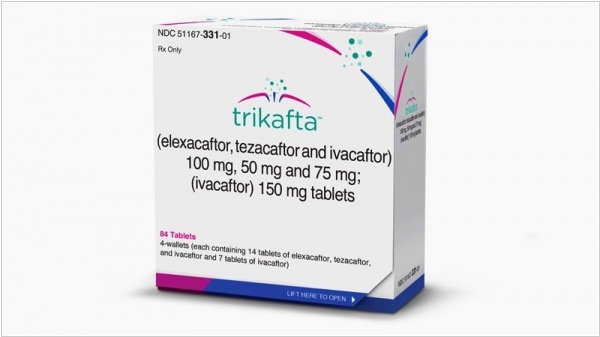
Только недавно, в октябре этого года, американская фармакомпания Vertex Pharmaceuticals получила сертификацию FDA и Еврокомиссии на свой новый препарат против муковисцидоза Trikafta, а журнал Science уже включил это лекарство в свой список топ-10 прорывов года. Препарат Trikafta является результатом исследований молекулярных причин муковисцидоза в последние 30 лет и сочетает в себе несколько механизмов работы. Испытания говорят о том, что препарат может существенно помочь как минимум 90% больных. Однако стоимость лечения грозит быть астрономической — годовой курс в США стоит около 300 тысяч долларов, и препарат, судя по всему, придется принимать в течение всей жизни.
2019. Российские врачи впервые успешно пересадили легкие и печень ребенку
Российские врачи первыми в мире провели успешную трансплантацию печени и легких больному муковисцидозом ребенку. Девятилетний ребенок, поступивший в институт имени Шумакова, с трудом передвигался по палате и не мог дышать без постоянного притока кислорода. Кроме того, болезнь трансформировала его печень, начался цирроз. В операции участвовали несколько команд хирургов, и она продлилась 16 часов.
2019. РНК-ингаляции помогут пациентам с болезнями легких
РНК-лекарства (которые могут производить нужные вещества прямо в клетках организма) - считаются одной из наиболее-перспективных медицинских технологий. А главная проблема в этом направлении - как надежно доставить РНК-лекарство в клетки до его разрушения. Поэтому, хорошая новость для пациентов с астмой и болезнями легких в том, что ученые из МИТ разработали новую технологию доставки таких лекарств с помощью ингаляций. Они научились формировать из бета-аминоэфиров (положительно заряженных разветвленных полимеров) сферы размером 150 нм, которые могут нести в себе мРНК. Эффективность методики ученые экспериментально проверили на мышах. Если подход покажет свою эффективность в клинических испытаниях, методика поможет в лечении генетических заболеваний, поражающих эпителиальные клетки легких, противостоять астме и другим недугам, которые сегодня считаются неизлечимыми.
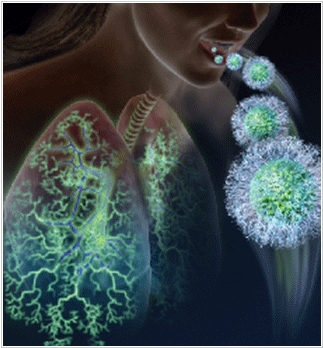
2018. Стартап Deton диагностирует болезни легких по кашлю
Сделать биопсию легких (чтобы диагностировать рак, муковисцидоз или понять какая бактерия вызывает воспаление легких) - довольно сложно. Для этого необходима операция с общим наркозом и бронхоскопией, и понятно, что на этот вариант идут только в крайнем случае. Американский стартап Deton придумал проводить биопсию не внутри легких, а в воздухе, выдыхаемом пациентом при кашле. Они говорят, что кашель - это естественный процесс очищения легких от сторонних бактерий и прочих патогенов. Для сбора биоматериала они изобрели специальный девайс, похожий на пульверизатор. Он фильтрует нужные частицы и собирает их на улавливающей пластине для дальнейшего анализа. Deton уже провел клинические испытания на больных муковисцидозом, и их анализатор определил болезнь в 94% случаев.
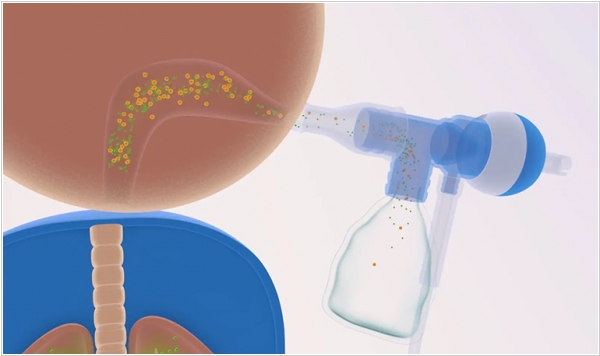
2015. Новая технология позволяет доставлять в легкие лекарства для генотерапии
Некоторые серьезные болезни легких (такие как ХОБЛ, муковисцидоз) потенциально можно было бы излечивать при помощи генной терапии. Однако есть проблема с доставкой ДНК-вирусов, которыми можно редактировать гены клеток в легких - защитный слой слизи, который служит для защиты эпителиальных клеток лёгких. Однако, команда ученых Университета Джона Хопкинса разработала технологию доставки генотерапевтических препаратов в легкие при помощи наночастиц. Ввод препарата осуществляется с помощью обычной ингаляции. При этом грузовые наночастицы, преодолев барьер и выпустив лекарство, постепенно разлагаются и самостоятельно удаляются из легких .
2014. SmartVest - жилетка для очищения легких

Некоторые очень грозные легочные заболевания (например, хроническая обструктивная болезнь легких ХОБЛ, муковисцидоз) приводят к избыточному образованию слизи в легких, которую невозможно откашлять собственными силами. Для лечения таких болезней обычно применяют лекарственные препараты, но не всегда они могут помочь. Американская компания Electromed получила сертификацию FDA на свой новый прибор SmartVest, который помогает очистить легкие от слизи естественным механическим путем. Он состоит из специальной жилетки и компрессора, который генерирует высокочастотные вибрации этой жилетки. Когда компрессор включается - легкие начинают работать в режиме высокочастотного микро-кашля - слизь постепенно движется вверх, откуда ее уже легко откашлять самостоятельно. При этом человек не испытывает никакого дискомфорта. Прибор даже практически не шумит. Его можно использовать в домашних условиях.
2012. В России проведена трансплантация легких при муковисцидозе
Хирурги НИИ Склифосовского впервые в России пересадили легкие больной с диагнозом "муковисцидоз", от которого раньше искали спасения только за границей за большие деньги. Муковисцидоз - это генетическое заболевание, передающееся от родителей к детям. Если сказать по-простому, то это когда все слизи в организме гуще, чем у обычного человека. Поражает болезнь оба легких сразу, что значительно осложняет пересадку. Ведь при пересадке, когда удаляют одно легкое, второе должно работать и обеспечивать организм кислородом. Некоторые этапы операции проводились с помощью аппарата "искусственные легкие". Операция длилась более шести часов. 24-летняя пациентка ждала появления донорских легких полтора года, прикованная к постели. Два с половиной года перед операцией она дышала с помощью аппарата - кислородного концентратора. После трансплантации уже прошло три месяца, и врачи говорят, что это показательный период, который позволяет оценить успех проведенной пересадки. Конечно, девушке теперь придется всю жизнь пить иммуноподавляющие препараты, но теперь она сможет жить и дышать без всяких аппаратов.



